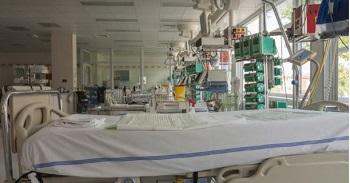
Soins intensifs : "Nous avons des lits, mais pas les mains pour fournir les soins" (Vandenbroucke)
22 avril 2021
Pratiquement plus de place
Le taux d'occupation des lits Covid-10 dans les hôpitaux reste très important, surtout dans les unités de soins intensifs. La situation est critique dans ces unités parce que les patients Covid-19 s'ajoutent aux autres patients. "Il n'y a pratiquement plus de place en soins intensifs", a déclaré hier Yves Van Laethem.
Ainsi, le nombre de lits Covid-19 en soins intensifs est en légère hausse avec 940 lits occupés, ce qui se rapproche du pic de 947 lits du 13 avril dernier. Les admissions sont, elles, légèrement en baisse avec 210 admissions à l'hôpital en 24 heures, contre 225 il y a une semaine (-8%). En moyenne ces 7 derniers jours, 39 décès ont été comptabilisés à cause du coronavirus.
La phase 2
Pour rappel, nous disposons d'environ 2 000 lits de soins intensifs agréés. Dans le cadre du plan surge capacity covid-19 des hôpitaux, en fonction de la situation épidémiologique et du phasage du plan, les hôpitaux sont invités à réserver un pourcentage des lits accrédités pour les soins covid allant de 15 % (en phase de veille) à 60 % (en phase 2).
À partir de la phase 2, les hôpitaux sont également invités à ouvrir une capacité supplémentaire de lits de soins intensifs. Dans la phase 2A (la phase actuelle), 300 lits supplémentaires; dans la phase 2B, encore 500 autres lits supplémentaires.
Mise en garde
Le ministre de la Santé, Frank Vandenbroucke, a mis mardi les députés en garde contre la saturation des soins intensifs dans les hôpitaux. Certains établissements ne disposent plus de place dans ces unités, a-t-il expliqué en commission de la Santé et de l'Egalité des Chances de la Chambre.
« Nous avons des lits. Nous n'avons pas les mains pour fournir les soins. Le seuil pour les soins intensifs de haute qualité, sur ces lits, c'est le cadre du personnel. En cas d'escalade de l'occupation de l'unité de soins intensifs, des efforts doivent être faits pour mobiliser rapidement et affecter du personnel non ICU à l'unité de soins intensifs.
Ajouter du personnel non soins intensifs à l'équipe de soins intensifs est un fardeau pour les deux. Le personnel non soins intensifs est mal à l'aise dans l'environnement difficile pour eux et hésite ou refuse même parfois d'y être affecté. Cela n'est pas non plus évident pour le personnel du bloc opératoire et de la salle de réveil. Ils ne connaissent par exemple pas ou peu les médicaments utilisés en réanimation, l'équipement respiratoire, etc.
Le personnel des soins intensifs subit un stress et une pression supplémentaires en raison de l'accompagnement du personnel non soins intensifs qui pose également de nombreuses questions. Connaître les collègues, leurs capacités et leurs compétences fait la force de l'équipe de soins intensifs et, si vous apportez des modifications à cela, vous réduirez la capacité de l'équipe de soins intensifs, même si c'est dans une mesure limitée. Ce qu'il faut, c'est donc réduire le nombre d'hospitalisations. C'est la seule solution. »
La mobilité du personnel: un grand défi
Sous certaines conditions, la mobilité du personnel est possible mais un infirmier ou une infirmière qui arrive dans un autre service de soins intensifs devra d'abord s'adapter aux procédures locales, ce qui demandera un certain temps et un accompagnement minimal. Les mêmes difficultés se posent lorsqu'on veut transférer des collaborateurs d'autres services. Une formation préalable s'avère nécessaire. C'est la raison pour laquelle les hôpitaux préfèrent réorienter des patients vers d'autres centres hospitaliers du même réseau ou d'un autre réseau. Cette formule a bien fonctionné lors des vagues précédentes et a stimulé la concertation et la coopération interhospitalières.
Une piste de réflexion ?
A lire dans l'article d'opinion du Dr Olivier Lhoest publié hier.
«Il faudrait permettre une augmentation provisoire du nombre de lits d'hospitalisation et de réanimation. Ceci peut par exemple se faire par la création, comme à l'armée, de médecins et d'infirmiers de réserve qui viendraient grossir le rang des soignants hospitaliers en cas de pic épidémique. »
À propos de l'ABSYM
Nous défendons une médecine libre avec un modèle de rémunération à l'acte, complétée par des forfaits.
Par exemple, en médecine générale, nous défendons toutes les formes de pratique et pas seulement les pratiques de groupe multidisciplinaires comme nos concurrents.
Le médecin généraliste solo doit pouvoir garder sa place.
En ce qui concerne les spécialistes, nous défendons tous les spécialistes y compris ceux qui exercent en dehors de l'hôpital.